
发布时间:2015年01月04日 来源:内蒙古自治区卫计委 浏览次数:3622
根据《内蒙古自治区新型农村牧合作医疗管理办法》(以下简称《管理办法》)规定,为进一步加强新农合制度建设,提高新农合工作水平,使农牧民分享医改红利,对各地制定新农合补偿方案提出如下指导意见。
一、基本原则
(一)坚持盟市级统筹的原则。盟市统筹遵循“六统一”的原则,做到筹资方式统一、补偿政策统一、基金管理统一、服务监管统一、经办流程统一、信息管理统一。
(二)坚持分级诊疗的原则。通过补偿政策适当拉开不同级别医疗机构的起付线和补偿比例,利用经济杠杆合理分流病人,引导患者选择适当的医疗机构就诊。
(三)坚持基金安全的原则。新农合基金要在专户存储封闭运行,基金支出要以收定支、收支平衡、略有结余,基金管理要符合《管理办法》规定,要符合财务制度。
(四)坚持合理保障的原则。新农合基金主要用于门诊、住院费用的报销,以住院医疗费用补助为主,兼顾受益面,重点提高实际报销比例,适当提高重大疾病的保障水平。
(五)坚持严格管理的原则。各级新农合管理经办机构分级做好管理工作,盟市新农合管理经办机构应重点管理好盟市级及以上定点医疗机构,对大额医药费用的支出进行复核,调查处理各类新农合违规、违法事件;旗县新农合管理经办机构重点负责好辖区居民参合工作,审核报销农牧民门诊、住院费用。严格管理辖区内定点医疗机构,处理各类违法违规事件,重点查处骗取、套取新农合基金的行为。
(六)坚持网络畅通的原则。各盟市新农合信息平台与自治区平台互联互通,盟市内所有定点医疗机构与盟市新农合信息平台互联互通,通过网络平台实现实时审核监督和即时结报。
二、基金收支
(一)基金应用。新农合基金只能用于参合农牧民医药费用的补偿和为参合农牧民购买大病保险,不得用于经办机构工作经费等,各级政府应当安排适当的工作经费用于开展日常工作。应由政府另行安排资金的公共卫生服务项目不得从新农合基金中支付。各盟市要联合财政部门,将基金采取分段定期存储方式,存入指定的银行专户,扩大新农合基金收入。
(二)基金筹集。2015年新农合筹资标准不低于470元/人,其中:各级财政补助不低于380元/人(财政补助资金中:中央财政补助268元/人;自治区财政补助56元/人;盟市、旗县各按照不低于28元/人安排补助资金),个人缴费不低于90元/人。自治区财政对于人口在6万以下的牧业旗县,另外增加20元/人的补助资金。
(三)基金支付。新农合基金划分为风险基金、门诊统筹基金(含一般诊疗费支付资金)、重大疾病保障基金和住院统筹基金。
新农合统筹基金预算总额按以下四个部分进行分配:
1.风险基金。按当年筹资总额3%提取风险基金,总额不超过当年基金总量的10%,累计达到10%的不再提取。
2.门诊统筹基金。原则上占扣除风险金后的当年筹集的统筹基金的20%。门诊统筹基金应按比例划分为门诊总额预付和一般诊疗费两部分。
3.重大疾病保障基金。原则上占扣除风险金后的当年筹集的统筹基金的5%左右,各地可根据大病情况适当增减。
4.住院统筹基金。即为扣除上述风险基金、门诊统筹基金、重大疾病保障基金等部分后的剩余基金。
(四)基金结余。历年基金累计结余一般不超过当年基金总额的25%(含风险基金),当年结余一般不超过当年基金总额的15%(含风险基金)。
三、补偿标准
(一)住院补偿。
1.起付线和补偿比例。参照补偿标准如下:
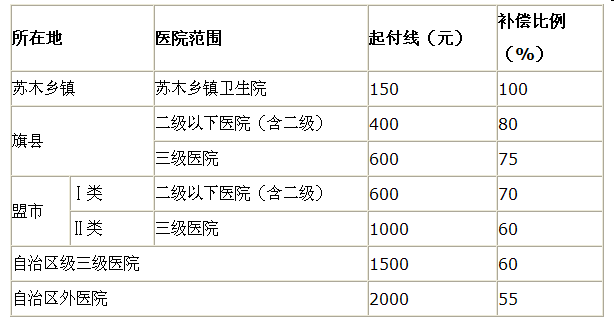
参合人员年度内在同级别医疗机构第二次及以上住院的,应降低起付线50%;在县级及以上中蒙医医院住院治疗的,应降低起付线50%。对同时具备享受两项降低起付线政策的,只能享受最高级别的一项优惠政策。
各盟市可根据基金收支状况和医疗消费水平对当地补偿比例和起付线进行适当调整。自治区级定点医疗机构要执行全区统一的住院起付线和补偿比例。
2.住院补偿封顶线。当年同一患者实际获得的大病统筹补偿金额累计不超过12万元,属于自治区确定重大疾病范围的,不累计计算大病统筹封顶线。
3.鼓励和引导参合人员利用蒙中医药服务。参合人员使用蒙中医药服务的,补偿比例提高10%—15%,但总补偿比例不得高于95%。蒙中医药服务项目指纳入新农合补偿范围的临床治疗疾病所使用的蒙药、中药饮片、中成药、中药制剂和《内蒙古自治区新型农村牧区合作医疗基本诊疗项目(试行)》明确的蒙中医诊疗项目。
4.跨年度住院补偿。跨年度住院的参合人员,入、出院年度连续参合的,住院医疗费全部参与计算,按照出院时所在年度补偿标准计算补偿费用;跨年度住院的参合人员出院年度新参加新农合的,只计算新参合年度发生的住院医疗费,按照出院时所在年度补偿标准计算补偿费用;跨年度住院的参合人员出院年度未参合的,只计算上年度住院医疗费用,按照上年度补偿标准计算补偿费用。
5.住院保底补偿。参合人员经转诊至各级医疗机构住院治疗,实际补偿比例过低的,可按照住院医疗总费用去除起付线后的40%给予保底补偿。
(二)门诊统筹。
1.门诊统筹资金用于在苏木乡镇卫生院、嘎查村卫生室、城市社区卫生服务机构开展门诊统筹和实行一般诊疗费补偿,实行总额预付。
2.参合人员在苏木乡镇卫生院、嘎查村卫生室和社区卫生服务机构门诊就医的费用按照不低于50%的比例进行补偿,年度个人门诊统筹封顶线根据基金总量合理确定,在家庭成员内可调剂使用。
3.一般诊疗费在基层医疗卫生机构实行,主要是指苏木乡镇卫生院、嘎查村卫生室和城市社区卫生服务机构将现有的挂号费、诊查费、注射费(指肌肉注射、皮下注射、皮内注射、静脉注射、静脉输液)以及药事服务成本等合并为一般诊疗费。一般诊疗费标准为:苏木乡镇卫生院、社区卫生服务中心10元/人次,新农合报销8元/人次;嘎查村卫生室、社区卫生服务站8元/人次,新农合报销6元/人次。
在普通门诊就诊的同一参合患者,同一定点医疗机构当天只限收取一次一般诊疗费。患有多种疾病的患者一次就诊只收取一次一般诊疗费,不得以分解疾病名称、开多张处方等形式另行收取。各地可根据实际制定具体实施细则。
4.实行慢性病及特殊病种大额门诊医疗费用补偿。
慢性病病种包括:Ⅱ期及以上高血压病、冠心病(非隐匿型)、有并发症的糖尿病、急性脑血管病后遗症、肝硬化失代偿期、类风湿性关节炎、慢性阻塞性肺气肿、肺心病及癫痫病等;
特殊病种包括:恶性肿瘤、器官移植抗排异治疗、再生障碍性贫血等。
以上慢性病和特殊病种在门诊治疗的费用纳入新农合住院统筹基金支付范围。慢性病、特殊病门诊补偿不设起付线,按一定比例(适当高于门诊统筹补偿比例)或按年度定额包干的办法给予补助。恶性肿瘤等特殊病种的大额门诊治疗费用,按不低于70%的比例补偿。Ⅱ期及以上高血压病等慢性病门诊治疗费用,按不低于60%的比例补偿。各地可根据不同病种门诊实际费用,确定不同的大额门诊封顶线。各统筹地区根据实际情况修订慢性病及特殊病种大额门诊医疗费用补偿管理办法,明确规定申请、鉴定、补助及监督管理等程序。
(三)重大疾病保障和大病保险工作。
继续执行重大疾病保障政策,按照自治区卫生计生委、民政厅文件规定,做好儿童先心病、儿童白血病、重性精神病、终末期肾病透析、耐多药结核病、唇腭裂、苯丙酮尿症、尿道下裂、慢性粒细胞白血病、布鲁氏杆菌病、产科急危重症抢救、I型糖尿病、甲亢等13个病种的保障工作,按照国家和自治区政策安排调整重大疾病补偿政策;继续推进大病保险工作,可以通过购买商业保险的方式,将乳腺癌、宫颈癌、肺癌、食道癌、胃癌、结肠癌、直肠癌、急性心肌梗死、脑梗死、血友病和艾滋病机会性感染等11个病种纳入大病保险范围,同时对符合大病标准的大额医药费用通过购买商业保险的方式纳入大病保险范围,与新农合共同给予补偿,要合理确定筹资标准,完善与商业保险公司的协作机制,提供及时的报销服务。
四、基本要求
(一)落实新农合管理办法。各地要继续深入贯彻落实《管理办法》,依法做好新农合的管理工作。各盟市卫生计生行政部门要将新农合管理工作委托各级新农合管理经办机构执行,强化对定点医疗机构的监督管理,对于违法行为要依法严格处理。
(二)全面实行支付方式改革。2015年以盟市为单位全面启动支付方式改革,自治区制定全区支付方式改革指导意见,各盟市制定具体的实施办法。各地在支付方式改革方案制定上要充分考虑分级诊疗,引导患者合理就医。要按照医疗机构级别分级制定控费措施,有效控制医疗费用不合理上涨。
(三)严格控制转诊转院管理。按照分级诊疗的原则,参合人员应首先在县域内定点医疗机构就诊,确需转诊的须到旗县级新农合管理经办机构履行备案手续,予以转诊。参合患者转诊至自治区及区外医疗机构的,原则上由盟市级医疗机构出具转诊证明,新农合经办机构根据参合患者转诊证明办理转诊手续。未经批准和备案、不符合转诊条件的转诊、转院所发生的医疗费用,新农合基金可不予支付或降低支付标准。要对转诊人员实行计算机管理,逐步实现网上转诊服务。
参合人员确因急危重症或在外务工、居住等原因无法进行正常转诊的,即时结报定点医疗机构应主动告知并协助其联系所在统筹地区经办机构办理转诊。
农村牧区居民重大疾病转诊审批手续按照重大疾病救治工作有关规定执行。
(四)加强定点医疗机构管理。公立医疗机构全部确定为新农合定点医疗机构,要充分体现公益性,按照《管理办法》主动为参合群众提供基本医疗服务。新农合管理部门要强化对公立医疗机构的监督审查,对于公立医疗机构出现的违规行为,要严格查处,勒令整改。
其他医疗机构按照《管理办法》中规定的定点医疗机构准入条件,实行准入管理。不符合条件的医疗机构一律不得设为新农合定点医疗机构;纳入新农合定点管理的医疗机构要认真履行《管理办法》中规定的各项职责,严格执行自治区制定的新农合报销药品目录和诊疗项目目录,按照医疗机构级别开展诊疗活动;出现违规行为的定点医疗机构,要严格查处,情节严重的取消其定点医疗机构资格。
对于定点医疗机构的确定、变更要及时向社会公布,方便参合群众选择就医。
(五)加强审核监管。各地在审核报销过程中要严格执行自治区制定的新农合报销药品目录和诊疗项目目录,不得自行增减目录内容。要明确各级经办机构审核责任,旗县内医疗机构的门诊、住院费用由旗县新农合管理经办机构负责审核,盟市新农合管理经办机构复核;盟市内市级及以上定点医疗机构、外转患者由旗县新农合管理经办机构负责初审,盟市新农合管理经办机构复审。盟市、旗县两级新农合管理经办机构要加强大额医药费用的审核力度,通过网络、电话、外调等方式认真核查,确保基金安全。审核合格的费用要及时拨付患者和定点医疗机构,严格查处违法违规行为。
(六)加强信息化建设。各级新农合管理经办机构和定点医疗机构要加强信息系统的日常管理与维护,依据政策不断调整完善相关功能,确保相关数据和基本信息传输畅通。各级定点医疗机构必须做到医院HIS系统与新农合管理系统完全对接,实现费用实时核查和即时结报;所有执行新农合门诊报销的嘎查村级定点卫生室要全部建立信息管理系统,并与盟市级新农合信息管理系统实时联接。通过国家和自治区新农合信息管理平台开展异地费用核查工作,提高新农合跨省就医费用核查、结报管理服务水平和效率,维护基金安全,方便群众结报,逐步实现新农合跨省就医即时核查和即时结报。试点开展跨省区就医即时结报工作。
各统筹地区应在本方案的基础上,根据本地实际和以往年度统筹基金结余情况制定具体的实施方案,报经当地政府同意后,印发执行,同时报自治区卫生和计划生育委员会基层卫生管理处备案。